Pole sellist inimest, kes poleks kunagi kuulnud sõna "hemorroidid". Seda kasutavad kõik ja kõik, isegi need, kellel pole meditsiiniga midagi pistmist.
Mõiste hemorroidid pärineb kahest kreekakeelsest sõnast - "heem" (“veri”) ja "rhoos" ("verejooks"
Mõiste on mitmetähenduslik, sest mitte iga verejooks ei ole hemorroidide tagajärg ja hemorroidid ei põhjusta alati verd. Sel juhul hõlmab "hemorroidide" laiem mõiste "hemorroidid" - turse, turse, mis tekib pingega.
Probleemi kirjeldus
Hemorroidid on päraku all paiknevad spetsiaalsed päraku moodustised. Nende struktuur on venoossete veresoonte põimik. Need paiknevad limaskesta sees ja väljaspool. Nende moodustiste asukoht eraldab sisemised ja välised hemorroidid.
Need põimikud täidavad ise kaitsefunktsiooni: kaitsevad pärasoole vedelate väljaheidete ja gaaside inkontinentsi eest ning sulgevad ka anaalkanali täielikult. Statistika kohaselt kannatab selle haiguse all 20% täiskasvanutest. Ja just see haigus on põhjus, miks minnakse eriarsti juurde.

Mis aitab kaasa haiguse esinemisele ja arengule
Hemorroidid toimivad tavaliselt ainult Parkesi sidemega. Raske või pikaajalise füüsilise koormuse korral võivad need sidemed rebeneda. Kui sidemete terviklikkus on kahjustatud, täituvad hemorroidid verega üle. Selle tagajärjeks on nende kaotus ja verejooks.
Veenid, mis tagavad normaalse verevoolu limaskestalt, suruvad kokku. Veri hakkab seisma.
Hemorroidide arengut provotseerivad tegurid
Patoloogia ise ei teki niisama, iseenesest. Selle esinemist ja arengut mõjutavad mitmed tegurid:
- Pärilik tegur (hemorroidiaalses sõlmes ja veenides puuduvad ventiilid, mis tagavad vere väljavoolu).
- Suurenenud rõhk venoosses süsteemis.
- Probleemid sooltega (kõhukinnisus, kõhulahtisus), sagedased tualetikülastused.
- Rasedus, sünnitus, haiguse kliinilise pildi intensiivistamine.
- Istuv eluviis, pikaajaline seismine.
- Mõned spordialad ja elukutsed.
- Toitumisomadused (alkohol, vürtsikas toit). Kuid see aitab pigem kaasa ägenemisele kui arengule.
Pöörake tähelepanu! Isegi kui anaalkanalist tekib verejooks, ei saa rääkida hemorroididest. Diagnoosi kinnitamiseks on vajalikud testid ja pärasoole uurimine:
- Kolonoskoopia.
- Anoskoopia.
- Sigmoidoskoopia.
Verejooks ja sõlmed võivad tekkida nii soolepõletike kui ka pahaloomuliste kasvajate korral.
Hemorroidid: sümptomid ja klassifikatsioon
Sõlmede asukoht:
- Õues.
- Interjöör.
- Segatud.
Esimene vaade - pärasoole hambajoonest allpool asuvate venoossete veresoonte laienemine. Seda tüüpi iseloomustavad ödeemilised ilmingud ja ebamugavustunne pärasooles. Seda tüüpi patoloogiat iseloomustab tugev valu.
Teine tüüp - hemorroidide enda laienemine, mis asuvad joone all. Hemorroidid jagunevad 1., 2., 3. ja 4. astmeks (haiguse raskusaste sõltub sõlmede raskusastmest). Samuti on ägedad ja kroonilised hemorroidid, mis tulenevad samast haigusest.
Kroonilised hemorroidid
Kliiniline pilt:
- Perioodiliselt vabaneb pärakust verd.
- Limaskesta sees paiknevate põimikute kaotus.
- Sügelus ja põletustunne pärakus.
- Eritumine pärasoolest.
Krooniliste hemorroidide sümptomid
Soolestiku verejooks
See on selle haiguse kõige levinum sümptom, mis esineb 10% patsientidest. Statistika kohaselt esineb kõige sagedamini väljaheite ajal. Manifestatsioonid võivad olla intensiivsed või mitte väga intensiivsed ning oma olemuselt episoodilised. Heite värvus on helepunane, “pritsmete” kujul (tekib pingutamisel) või tühjendamise lõpus (tilkade kujul). Kui pärast eelmist roojamist on pärakusse jäänud verd, siis järgmisel korral tuleb see välja tumedana või hüübinud.
70-80% juhtudest on hemorroidide kliinilised ilmingud. Verejooksu põhjustavad ka kõhukinnisus ja -lahtisus, alkoholi tarbimine, vürtsikas toit ja raske füüsiline koormus. Selle tagajärjeks on aneemia tekkimine.
Anaalne verejooks ei ole alati selle haiguse tunnuseks. See võib esineda ka teiste soolehaigustega. Kui see esineb üle 40-45-aastastel inimestel, peaksite kindlasti konsulteerima arstiga. Samuti, kui see esineb inimestel, kellel on eelsoodumus vähi tekkeks, on vajalik visiit arsti juurde.
Millised haigused võivad põhjustada verejooksu:
- Käärsoole divertikuloos.
- Crohni tõbi.
- Pärasoole pahaloomuline kasvaja.
- Soole polüübid.
Kui märkate eritist pärakust, pöörduge proktoloogi poole ja viige läbi vajalikud pärasoole ja jämesoole uuringud.
Venoossete põimikute väljaulatuvus
See sümptom ilmneb juba haiguse pikaajalises faasis. Esiteks tekib see siis, kui sooled on tühjad. Lisaks ilmneb sümptom koos pingega. Kui patoloogia on äge, tekib prolaps ilma pingutuseta. Põimikud reguleeritakse iseseisvalt kahes etapis. 3. etapis vähendatakse neid käsitsi pärakulihaste toonuse vähenemise tõttu. Nad kukuvad 4. etapis täielikult välja.
Anaalne valu
Verejooks pole ainus põhjus, miks inimesed spetsialisti juurde tulevad. Ja see ei pruugi olla hemorroidid. Valu pärakus võib esineda haiguse ägedas staadiumis. Põhjused:
- Kõhukinnisus.
- Sagedased tualettruumi külastused.
- Anaallõhe.
- Sõlmede tromboos.
Kui ravi viiakse läbi valesti, muutub pärakulõhe krooniliseks.
Soolevoolus
Selle haiguse puhul on eritise olemus vesine või limane. Need tekivad sõlmede episoodilise kaotuse tagajärjel. Verejooksul pöörake tähelepanu limaskestadele. Enamasti tekivad need sõlmede või limaskestade prolapsi korral. Muud põhjused on neoplasmid (villoossed polüübid, kasvaja).
Sügelus pärakus
Need sümptomid, nagu sügelus pärakus, samuti ebamugavustunne päraku piirkonnas, ilmnevad käärsoole talitlushäiretega. Tavaliselt esinevad need haiguse hilises staadiumis.
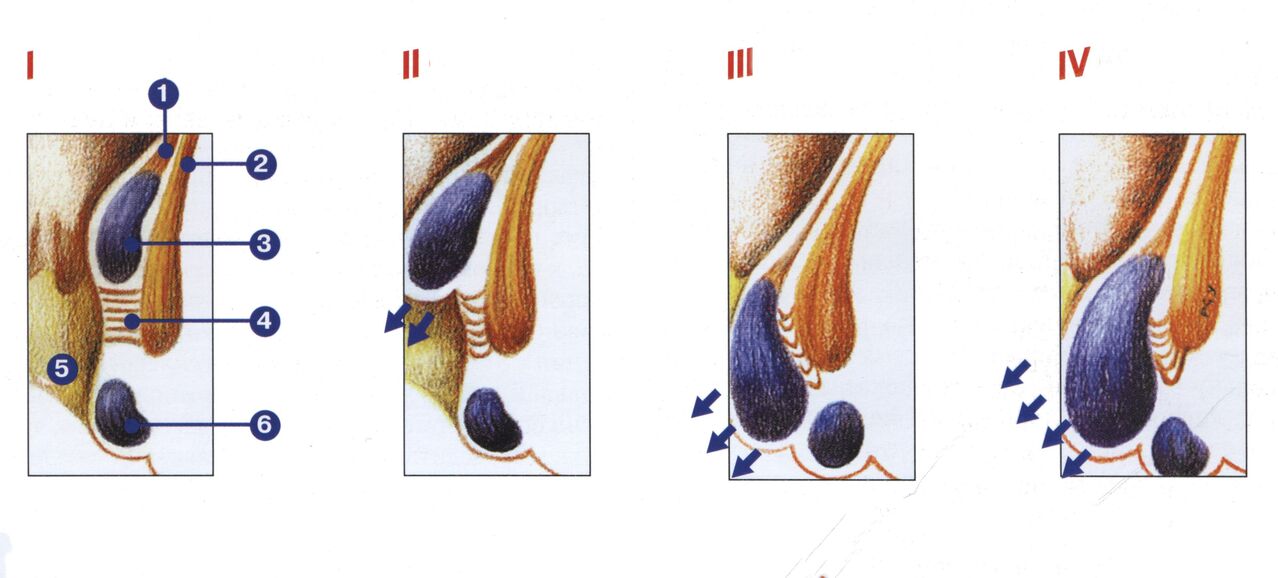
Klassifikatsioon
1 faas - veenipõimikud ei kuku välja. Eritunud vere helepunane värv.
2 faasi - prolapseerunud sõlmed asetsevad iseseisvalt (verejooksuga või ilma).
3 faasi - sõlmed kukuvad juhuslikult välja ja seatakse käsitsi.
4 faasi - neopleksid ja pärasoole limaskest hakkavad pidevalt välja kukkuma. Käsitsi vähendamine muutub võimatuks.
Ägedad hemorroidid
Reeglina esineb see kroonilise faasi ägenemise ajal. Kõige tavalisemad ilmingud:
- Välised sõlmed tromboosi tekkega.
- Sisemiste tromboossete põimikute väljaulatuvus.
Tromboosi tekkimisel muutuvad sõlmed tihedamaks ja nende suurus suureneb. Tugev valu tekib päraku piirkonnas.
Ägedate hemorroidide ravi
Tromboosi staadiumis on võimalik trombektoomia (trombiseeritud sõlme ekstsisioon ja trombi eemaldamine). Operatsioon viiakse läbi kohaliku anesteesia all. Kestus - mitu minutit. Pärast operatsiooni hakkab valu koheselt vähenema.
Sisemiste hemorroidide prolapsi korral tekib turse ja põletik. Operatsioon on vastunäidustatud võimalike tüsistuste tõttu. Teraapia:
- Salvide ja suposiitide kasutamine.
- Pillid.
Kui sümptomeid märgatakse õigeaegselt, lühendatakse ägeda staadiumi kestust nädalani. Kui patoloogiat ei ravita pikka aega, võib tekkida mädapõletik.
3 haiguse faasi ägedas kulgemises
- Verehüüvete ilmnemine sisemistes ja välistes venoossetes põimikutes. Põletik puudub.
- Verehüüvete esinemine sõlmedes koos põletikuga.
- Ülaltoodud sümptomite taustal areneb nahaaluse koe põletik. Tekivad tüsistused - verejooks, mädane põletik.
Kuidas ravida hemorroidid kroonilises staadiumis
Hemorroidid on tõsine, ebameeldiv, kuid ravitav haigus. Selle kõrvaldamiseks on piisavalt ravimeetodeid. Ravisüsteemi täiustatakse pidevalt. Igal meetodil on kahtlemata plusse ja miinuseid. Ja neid rakendatakse sõltuvalt faasist. Konkreetse tehnika kasutamist mõjutavad järgmised tegurid:
- Haiguse kulg.
- Väljaheite olemus.
- Patsiendi vanus.
- Verejooksu sagedus.
Raskus seisneb selles, et paljud meetodid põhinevad samadel ravinäidustustel ja optimaalse valimine muutub keeruliseks. Sel juhul peate kombineerima vajalikud meetodid. Klassifikatsiooni järgi eristatakse kolme tüüpi ravi:
- konservatiivne.
- Minimaalselt invasiivne.
- Töökorras.
Hemorroidid I aste
Sõlmede prolaps verejooksuga või ilma:
- Toitumise kohustuslik normaliseerimine (suure kiudainete protsendiga).
- Ravimite võtmine, mis vähendavad põletikku ja venoossete veresoonte laienemist.
- Rektaalsed ravimküünlad, salvid välispidiseks kasutamiseks ägenemise ajal.
II astme hemorroidid
Väljalangenud sõlmede isevähendamine:
- Hemorroidi fikseerimine lateksrõngaga.
- Sklerosandi kasutuselevõtt.
- Arterite ligeerimine, mis toovad verd põletikulistesse sõlmedesse.
- Elektrokoagulatsioon.
- Väliste ja sisemiste sõlmede ekstsisioon.
III astme hemorroidid
Käsitsi vähendamine:
- Lateksrõngaste pealekandmine.
- Skleroteraapia.
- Arterite ligeerimine.
- Elektrokoagulatsioon.
- Ekstsisioon.
Hemorroidid IV aste
Võimatu sõlme joondamine: põletikuliste sõlmede eemaldamine spetsiaalse seadmega.
Hemorroidide arenguetapid
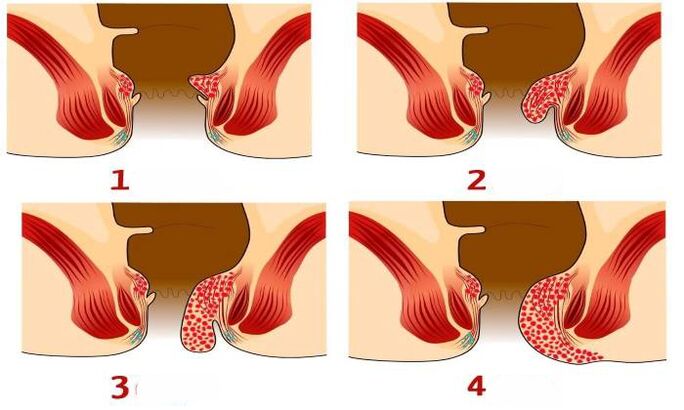
Mitte iga meetod ei sobi ühel või teisel juhul hemorroidide raviks. Lõplikku otsust mõjutab see, kuidas välis- ja sisepõimikud täpselt omavahel seotud on. Kui patoloogias on domineerivad sõlmed sisemised, saate ilma operatsioonita hakkama. Meetodid on kirjeldatud eespool.
Enne lõpliku diagnoosi tegemist vajab patsient täielikku uurimist. Esimene asi, mida teha, on pärasoole ja jämesoole uurimine. Esiteks kehtib see üle 45-aastaste patsientide kohta, kellel on pärilik eelsoodumus onkoloogiale, kuna hemorroididel võivad olla kaasuvad haigused:
- Pärasoole pahaloomuline kasvaja.
- Polüübid.
Samuti mõjutavad ühe või teise ravimeetodi valikut sümptomid (õigemini selle raskusaste), sõlmede suurus ja episoodilisus.
Kui sümptomid on kerged ja prolaps on haruldane, on parem valida konservatiivne ravi. Kõige esimene ja kõige olulisem asi, millele see on suunatud, on toitumise korrigeerimine, kõhukinnisuse ja rõhu kõrvaldamine roojamise ajal. Toit peaks sisaldama piisavas koguses vett, kuna vedelikupuuduse korral tekib sageli kõhukinnisus, mistõttu on sooled sunnitud seda väljaheitest välja imema.
Selle seisundi leevendamiseks on oluline:
- Toidu domineeriv komponent on kiudained.
- Perioodiline lahtistite kasutamine.
- Flebotroopsete ravimite määramine patsiendile.
Konservatiivset ravi kasutatakse peamiselt haiguse ägedate ägenemiste ajal. Muu ravi on vastunäidustatud. Kui haigus on 1. ja 2. faasis, on ka muud meetodid vastunäidustatud. Mis sisaldub konservatiivses ravis:
- Spetsiaalne dieet.
- Lahtistavad ravimid.
- Rektaalsed ravimküünlad, salvid.
- Flebotroopse toimega preparaadid.
Iga patsiendi dieet määratakse individuaalselt. Peamine eesmärk on normaliseerida väljaheide. Sageli on üheks peamiseks provotseerivaks teguriks kõhukinnisus või kõhulahtisus. Selle haiguse dieet keelab rangelt:
- Vürtsikas.
- Soolane.
- Röstitud.
- Alkohol.
Kõhulahtisus nõuab täiendavaid uuringuid. Just uuringute tulemused mõjutavad toitumise ja ravi korrigeerimist. Kui patsiendil on kõhukinnisus, on soovitatav järgida spetsiaalset dieeti. Toodete loetelu ja muud üksikasjad leiate spetsiaalsest jaotisest. Lahtistava toime saavutamiseks soovitame:
- Kuivatatud aprikoosid.
- Ploomid.
- Kuivatatud aprikoosid.
- joonised fig
Kui dieet ei kõrvalda soolestikus seisvat toimet, alustatakse lahtistite kasutamist. Nüüd pole nende leidmine keeruline: minge lihtsalt suvalisesse apteeki ja küsige. Te ei tohiks neid üksi võtta. Ravimi annus ja kaubamärk sõltuvad järgmistest teguritest:
- Keha individuaalsed omadused.
- Kaasuvad haigused.
- Vanus.
- Arsti otsused.
Kuni lõpliku ravi määramiseni määrab arst patsiendile 1 spl. l. Vaseliiniõli (2-3 korda päevas).
Peamine asi patoloogia ravis
Kuid tasub meeles pidada, et ükski salv või muud ravimid ei vabasta teid probleemist täielikult. Need kõrvaldavad sümptomid ainult ajutiselt ja mitte enam. Konservatiivne ravi on ebaefektiivne, kui venoosne põimik prolapseerub regulaarselt: siin aitavad ainult radikaalsed ravimeetodid.
Samuti võetakse ravimi annustamisvormide väljakirjutamisel arvesse teatud tegureid. Näiteks rektaalsed ravimküünlad ei sobi tugeva valu sündroomiga patsientidele. Sel juhul eelistatakse salvi. Mõnel juhul on kombinatsioonid vastuvõetavad.
Kogu selle patoloogia ravimite loetelu pole vaja loetleda, kuna see on väga suur. Määravaks teguriks on keha individuaalsed omadused ja patsiendi isiklikud kaebused.
Mis mõjutab salvi või suposiitide valikut:
- Ägedad hemorroidid koos tromboosiga.
- Põletik.
Sellises olukorras on ette nähtud anesteetikumid ja põletikuvastased ravimid, mis leevendavad turset. Selliseid ravimeid on vaja teatud aja jooksul kasutada, kuna need sisaldavad hormoone ja põletikuvastaseid mittesteroidseid aineid.
Flebotroopsete ainete kasutamine on medikamentoosse ravi eeltingimus.
Minimaalselt invasiivne ravi
Skleroteraapia
See on meetod, mille käigus süstitakse hemorroidide piirkonda spetsiaalne lahus, sklerosant. Õige manustamise korral ei põhjusta manipuleerimine valu. Kohalikku anesteesiat ei kasutata. Kestus ei ületa 10 minutit. Hospitaliseerimine ei ole vajalik. Pärast protseduuri võite jätkata sama elustiili juhtimist. Kahe päeva jooksul võib pärakus tekkida ebamugavustunne. Seda meetodit kasutatakse patoloogia puhul kroonilises faasis (veri vabaneb, põimikud ei ulatu välja). Seda meetodit kasutatakse harva, kuna manipuleerimine on üsna keeruline ja kui ravimit manustatakse õigesti, on võimalik limaskesta nekroos. Reeglina on rahunemise periood pärast manipuleerimist umbes 3-7 aastat.
Infrapuna koagulatsioon
Meetod, mille abil põletikulised piirkonnad puutuvad kokku infrapunakiirgusega. Tema abiga hakkab hemorroidide kude järk-järgult surema. Pärast manipuleerimisi saate oma eelmist elustiili juhtida. Valu võib kesta kaks päeva. AI-meetodit kasutatakse patoloogia 1. ja 2. etapis, kus alade suurus on väike. Rahune periood on 3-7 aastat, ilma tõsiste tüsistusteta.
Fikseerimine lateksrõngastega
See protseduur on kõigi teiste meetodite seas kõige levinum. Selle eelised:
- Madalad kulud.
- Lai valik näidustusi.
- Tüsistuste oht puudub.
Idee seisneb selles, et sellele kohale kantakse lateksrõngas. Seda tehakse ligatori abil. Rõngast avaldatava surve tõttu hakkab see surema ja lükatakse tagasi. Manipulatsioon on kiire (3-5 minutit), tüsistusteta ja praktiliselt valutu. Pärast ligeerimist võite juhtida oma eelmist elustiili. Valu võib kesta kaks päeva. Ligeerimismeetod on näidustatud patoloogia faasides 1-3. Tüsistusi peaaegu pole. Mõnikord tekib sõrmuse äratulemisel verejooks. Protseduuri puuduseks on see, et 1 seansi jooksul eemaldatakse ainult 1 piirkond; järgmine manipuleerimine on võimalik alles paari nädala pärast.
Arteri ligeerimine
Proksimaalse ligeerimise meetod võimaldab teil leida kõik põletikulisi piirkondi varustavad arterid ja need ligeerida. Selle meetodi korral kasutatakse kohalikku tuimestust. Protseduur viiakse läbi ultrahelianduriga anoskoobi abil. Arterite ligeerimise tulemusena põletikulised kohad kaovad. Protseduuri kestus on umbes pool tundi. Valulikud aistingud peaaegu puuduvad. Võimalik kahepäevane valu ja temperatuuri tõus. Saate juhtida sama elustiili. Seda meetodit kasutatakse patoloogia kõigis faasides.
Plussid:
- Kudede surm puudub.
- Vähendatud rehabilitatsiooniperiood.
- Töötlemine korraga.
- Pikem rahuperiood (5-10 aastat).
Miinused:
- Protseduur on teistega võrreldes pikem.
- Valulikud aistingud.
- Kõrge hind.
Kirurgiline sekkumine
Milligani-Morgani operatsioon
See kirurgilise sekkumise meetod hõlmab välise ja sisemise turse väljalõikamist, millele järgneb nende sidumine. Kasutatakse haiguse kõikides faasides.Nüansid:
- Üldanesteesia.
- Vajadus 3-5-päevase statsionaarse haiglaravi järele.
- Vähenenud jõudlus 10-15 päeva jooksul.
- Pikk taastumisperiood - umbes 1 kuu.
- Manipulatsiooni kestus on umbes pool tundi.
Eelised on see, et see on ainus ja radikaalne ravimeetod. Rahune periood on kuni 12 aastat, korduvad retsidiivid on võimalikud ainult 15-30% juhtudest. Miinused: valulikud aistingud 2-4 päeva. Peate võtma valuvaigisteid. Taastumisperiood on pikk, samuti armistumine ja päraku sulgurlihase toonuse langus.
Professor Longo meetod
See meetod hõlmab pärasoole limaskesta kärpimist. Seda tehakse spetsiaalse klammerdaja abil. Piirkonnad kaotavad võime punduda ja verevool väheneb. Näidustatud patoloogia kõikides faasides. Nüansid:
- Üldanesteesia.
- Hospitaliseerimine haiglas 2-4 päeva.
- Taastumisperiood on 3-5 päeva.
Protseduuri eelised on sarnased hemorroidektoomiaga, valu madal intensiivsus; taastumine on kiire, tüsistusi pole. Negatiivne külg on see, et see on kallis (klammerdaja kasutamise tõttu).
Järeldus
Eespool artiklis kirjeldatud meetodid ei ole ainsad, mida kasutatakse hemorroidide raviks. Kasutatakse ka krüoteraapiat. Kuid see meetod pole veel nii laialt levinud, kuna tekib pärakust väljutamise uriinipidamatus, löögi sügavust ei kontrollita.
Patsiendil on õigus otsustada, kas pöörduda arsti poole või mitte. Loomulikult tasub pöörata tähelepanu verejooksu ja valu sagedusele, kuna sagedane verejooks põhjustab aneemiat. Vastasel juhul ei ole hemorroidid eluohtlikud. Kuid tasub hoiatada, et mida varem arsti juurde pöördute, seda parem. Nii toimides väldid radikaalsemat ravi ja parandad oma elu.
Pidage meeles, et ainult proktoloog aitab seda probleemi lahendada. Kui märkate järgmisi märke:
- Perioodiline anaalne verejooks.
- Sügelus ja põletustunne pärakus.
- Ebamugavustunne ja valu - pöörduge kohe proktoloogi poole! Ärge mingil juhul ise ravige!























